Are dental amalgams safe? Are aesthetic composites the best alternative?
Cuáles son las consecuencias de la reciente proscripción de la Unión Europea del uso de la amalgama dental. Nos han acompañado durante 150 años, y está avalada por cientos de millones de empastes, y decenas de investigaciones que justifican su empleo dada su durabilidad y permanencia en la boca. ¿Cuánto nos va a costar la prohibición de la amalgama dental?
Una mirada epidemiológica al adiós de las amalgamas.
Si te retiran las amalgamas tienen que colocar composites. ¿Cuáles son las consecuencias? Un estudio del Profesor Juan Carlos Llodra Calvo de la Universidad de Granada reporta una vida media de 7-12 años para las amalgamas y de 4-6.5 años para los de composites. (Vida Media de las Restauración dentales. Informe Técnico. Solicitado por el Ilustre Consejo General de Dentistas de España. En base a esta y otras investigaciones se conoce que las amalgamas duran dos veces mas, aquí les dejo el enlance del estudio. (amalgamas duran dos veces más que los composites).
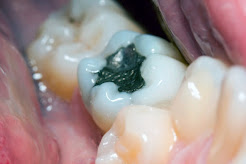 |
| Amalgama de más de 20 años. |
A los 60 años nuestro paciente habrá vivido 40 años más, y necesitara recambios de 16,6 empastes de amalgama y si fueran de composites 30,76. No olvidar que las sustituciones del obturante conlleva pérdidas de masa dental al tenerse que remover el tejido cariado y consecuente debilidad del diente reduciendo su expectativa de permanencia en la boca. Por supuesto la resultante es un el incremento de pérdida de piezas dentales con el consecuente deterioro de la salud oral y los costos por prótesis e implantes que tendrá que asumir la población. ¿Quién pagará el pato?
¿Por qué se vetan las amalgamas por la Unión Europea?
Al margen de la polémica sobre la toxicidad individual de los empastes de amalgama la prohibición de la amalgama dental es una medida fundamentalmente de protección medio ambiental, ya que si la medida fuera por la toxicidad personal tendrían entonces que haberla prohibido de inmediato, pero ocurre que no hay pruebas que demuestren efectos sobre la salud humana. Uno de los puntos críticos está en el mercurio que se incorpora al medio ambiente por la fusión de las amalgamas dentales en las cremaciones de cadáveres. Por ejemplo, en la zona de Silicon Valley y la Bahía de San Francisco, en Estados Unidos, los crematorios son responsables del 14% de todas las descargas de mercurio.
Según datos del Swedish Environmental Protection Board en Suecia la incineración de basura doméstica produce una descarga de 3.300 kg/año de mercurio, y los crematorios 300 kg/año. En Gran Bretaña se estima que alrededor del 16 % del mercurio ambiental procede de los crematorios.
 |
Ojo con la toxicidad del mercurio si vives cerca del crematorio. |
Por supuesto además del mercurio la cremación emite otros contaminantes. Por ello se están poniendo en práctica otros métodos de desintegración de cadáveres con menos contaminación medio ambiental y en particular del mercurio.
La Unión Europea ha aprobado una serie de medidas para reducir la contaminación por mercurio, y así elevar el nivel de protección frente a una sustancia tóxica que constituye un riesgo global serio para la salud humana y el medio ambiente. Estas medidas van encaminadas a controlar y restringir el uso y almacenamiento de mercurio, sus aleaciones, manufactura y utilización de productos que lo contengan, y por supuesto se incluye la amalgama de plata para garantizar la gestión adecuada de los residuos de mercurio.
El objetivo de la Unión Europea es eliminar de forma progresiva la amalgama dental. El primer paso será prohibir, a partir de julio de 2018, el uso de empastes de mercurio en los tratamientos de dientes de leche, menores de 15 años y mujeres embarazadas o en periodo de lactancia. Esto además de proteger población más vulnerable al mismo tiempo que condiciona la reducción gradual de la colocación de amalgamas hasta su desaparición.
El objetivo de la Unión Europea es eliminar de forma progresiva la amalgama dental. El primer paso será prohibir, a partir de julio de 2018, el uso de empastes de mercurio en los tratamientos de dientes de leche, menores de 15 años y mujeres embarazadas o en periodo de lactancia. Esto además de proteger población más vulnerable al mismo tiempo que condiciona la reducción gradual de la colocación de amalgamas hasta su desaparición.
¿Qué es lo comprobado sobre la toxicidad de la amalgama?
Aproximadamente el 3 % de la población tiene una alergia comprobada o hipersensibilidad a algún tipo de metal (hay que diferenciar alergia de toxicidad). Los metales más reportados son cromo, cobalto, cobre y níquel. De estos sólo el cobre está presente en la amalgama dental. Ciertas personas pueden ser alérgicas al mercurio. De acuerdo con los estudios realizados por el "North American Contact Dermatitis Group", la verdadera toxicidad al mercurio en dosis sub tóxicas es rara. Sus investigaciones muestran que el 3 % donde se detectan respuestas inflamatorias sólo tienen un 1 % de reactividad a las pruebas del parche, y de estos menos del 0,6 % tienen manifestaciones clínicas verdaderas de sensibilidad alérgica al mercurio.
Está comprobado que pequeñas cantidades de mercurio se evapora de la superficie de las amalgamas con el golpeteo de los contactos dentales, y pasa al aire expirado. Las cantidades de mercurio que se absorben en el cuerpo están determinadas por el número de superficies de amalgamas y son excretados por los riñones en la orina. Las investigaciones muestran que pequeñas cantidades del metal se acumulan en otros órganos como cerebro, pulmones, hígado, y tracto gastrointestinal.
La pregunta es, qué porcentaje del mercurio acumulado en estos órganos proviene de las amalgamas dentales. Algunos estudios estiman que la absorción diaria de mercurio atribuible a las amalgamas es sólo el 14 % del ingreso diario en los casos que de tener de 8 a 12 amalgamas (1 a 2 μg), lo que es 7 veces menor que el ingerido por quien come una vez por semana alimentos marinos, y representa sólo el 10 al 20 % de la exposición total (9 μg/día) proveniente de todas las fuentes medioambientales. Claramente la exposición al mercurio medio ambiental es muy superior.
¿Cuál es la seguridad biológica de los composites ?
De acuerdo con el comité SCHNIHR todos los materiales dentales pueden estar asociados a muy bajos efectos adversos sin evidencias clínicas de toxicidad sistémica. Los materiales alternativos de la amalgama no están exentos de reacciones de toxicidad, muchas de ellas menos conocidas que las de las amalgamas, puesto que se han empleado menos tiempo y se han realizados menos pruebas toxicológicas (fin de la cita).
Los composites son biomateriales y por definición, son aquellos compuestos que asumen las funciones de los tejidos en los órganos naturales, siendo capaces de imitar las propiedades del tejido en su ambiente biológico. Los biomateriales deben ser bioestables y biocompatibles. Las resinas compuestas basadas en bis-GMA (dimetacrilato del diglicidileter de bisfenol-A) ocupan hoy en día un lugar destacado entre los materiales dentales restauradores destacándose los amplios estudios que se han efectuado sobre sus bondades tecnológicas como materiales restaurativos existiendo desproporcionadamente menos estudios que determinen su biocompatibilidad sistémica.
En la mayor parte de estos materiales, el proceso de polimerización (fraguado) se inicia a través de un mecanismo de radicales libres, producidos tanto por vía química (sistemas autocurados) como por la acción de la luz (sistemas fotocurados). La mayoría de los productos de uso dental son foto-polimerizables por lo que contienen una mezcla, de monómeros acrílicos mono- y multifuncionales, siendo uno de los más utilizados el 2-bis-[p-(2--hidroxi-3-metacriloxipropoxi) fenil] propano, conocido como Bis-GMA. Estos materiales compuestos (composites) están generalmente constituidos por una matriz polimérica y un relleno inorgánico (de ahí el nombre).
Se han descrito más de 40 compuestos químicos diferentes entre monómeros, co-monómeros, aditivos, productos de degradación y contaminantes vinculados a la química habitual de las resinas compuestas de uso dental.
Por imperativos de seguridad toxicológica deberían haberse realizados exhaustivas investigaciones (genotoxicidad, toxicidad preclínica en modelos biológicos, investigaciones de fase III y IV en humanos, etc.,) de cada uno de estos compuestos, y de la asociación e interacciones recíprocas entre ellos, lo que es desde el punto de vista práctico imposible. Más aún, cuando todas son sustancias biológicamente activas susceptibles de inducir efectos toxicológicos. Este desconocimiento se acentúa cuando se compara con la abundante cantidad de investigaciones que se han efectuado sobre la amalgama de plata.
Que sobre la amalgama haya más datos, porque se ha investigado más y mejor, no debe conducir a la idea que es más tóxica que los composites, lo que ocurre es que las técnicas analíticas tienen más capacidad para detectar un metal pesado, como el mercurio, que los sistemas de prueba biológicas de discriminar los efectos toxicológicos a largo plazo de moléculas orgánicas como la de los composites, estás no sólo son más complejas de llevar a cabo sino que son infinitamente más costosas.
El capítulo de la seguridad biológica de los composites no está cerrado.
Ahora viene lo que me parece más interesante. Se ha informado que algunas de las sustancias liberadas de los composites son capaces de ejercer acción endocrina fundamentalmente estrogénica (bisfenol A y bisfenol-A dimetacrilato) demostrándose su presencia en saliva tras la colocación en empastes dentales. Varias investigaciones lo confirman (Olea y cols, 1996; Arenholt-Bindslev y cols. 1999; Fung y cols. 2000).
Llama la atención como en 40 años de uso de los composites (1964) se ha investigado escasamente su toxicidad sistémica y aceptado pasivamente por los organismos reguladores su inocuidad para producir daño. La cantidad de investigaciones sobre absorción, biodistribución, excreción etc., no guardan proporción cuando se compara con el uso masivo que se les da. Por lo tanto hay que estar vigilante a las nuevas investigaciones, que sin lugar a dudas se realizarán para establecer su toxicidad pues el capítulo de la toxicidad sistémica de los composites no está cerrado, en particular sus efectos estrogénicos y su vinculación con algunas patologías endocrinas.
Más vale un malo conocido que un bueno por conocer.
Las personas que se preocupan por la toxicidad de los materiales dentales, y con inusitada emocionalidad condenan a las amalgamas, deberían también mirar para los composites.
Siempre que alguien me pide que le cambie una amalgama por un composite, me hago la pregunta, cuál es la ventaja de sustituir un material que tiene una toxicidad conocida y probada, por otro distinto que tiene una toxicidad poco estudiada, y que además tiene menos resistencia y durabilidad. No obstante, en este "Valle de Lágrimas" la estética a veces predomina sobre los razonamientos prácticos, y los pacientes tienen el derecho a decidir que obturante debe colocarle el dentista al margen de cualquier consideración clínica.
Reflexiones sobre la relación riesgo beneficio. Amalgama vs composite.
Ninguno de los dos materiales es completamente satisfactorio. Lo bueno es no tener que poner ningún empaste, y para eso está claro, que lo que tenéis que hacer es mantener una higiene oral adecuada, eficiente y constante, y acudir periódica y sistemáticamente al dentista para detectar las caries tempranamente de manera que puedan tratarse empleando las cantidades mínimas de obturantes, sólo así de inmediato podrás reducir los efectos toxicológicos generales y los ciclos de sustitución de empastes de cualquier naturaleza que estos sean.
Una revisión de los estudios publicados con el objetivo de examinar la duración de las obturaciones de resina compuesta directa versus obturaciones de amalgama en los dientes posteriores permanente efectuado por la Biblioteca Cochrane publicada en 2014 concluye que hay pruebas de baja calidad para sugerir que los composites de resina dieron lugar a un aumento en las tasas de fracaso y el riesgo de caries secundaria que las restauraciones de amalgama. Esta revisión refuerza el beneficio de las restauraciones de amalgama y los resultados son particularmente útiles en partes del mundo en las que la amalgama todavía es el material de preferencia para restaurar los dientes posteriores con caries proximal.
Mi consejo es, no os preocupeis demasiado, a fin de cuentas estamos expuestos a una enorme cantidad de agentes tóxicos más agresivos que los materiales dentales, si queréis preocuparos por algo en la consulta del dentista hazlo por la calidad biológica del agua de la turbina, la protección radiológica, lo que tocan las manos aun con guantes del dentista y la auxiliar antes de meterlas en tu boca, el protocolo de desinfección empleado, etc., etc., Realmente tenéis muchas cosas para entreteneros en la consulta del dentista en el caso que desees preocuparos por tu su seguridad biológica.
Lo realmente grave en este asunto es que hay "profesionales" que proponen la sustitución de amalgamas asegurando mejoría de enfermedades generales como artritis, Alzheimer, esclerosis múltiple, enfermedades autoinmunes o cualquier enfermedad de difícil control médico, la que sea, no importa cual, siempre irá mejor sustituyendo las obturaciones de amalgama. --Qué expresión de crueldad con un paciente atribulado porque su enfermedad no se controla es comentarle con inusitada autosuficiencia, -- la solución de su problema está en retirar las amalgamas.
Invito a los pacientes que exijan a los que tales cosas predican, dentistas, médicos, naturópatas, etc., que certifiquen por escrito fehaciente que sustituyendo las amalgamas mejorará el cuadro clínico de su patología de base, cosa de poder irse al juzgado con el documento si no se producen los resultados prometidos, y efectuar las reclamaciones oportunas por daño, mala praxis o estafa. Así de simple es la ética de este asunto, se llama odontología basada en la evidencia y no en balde está de moda.
